|
| |
Атопический дерматит у детей, симптомы и лечение | |
|
20.11.2024
|
146 |
| |
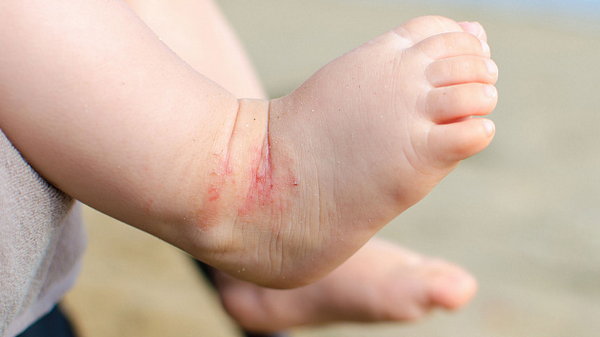 Атопический дерматит является одной из разновидностью экземы. Приведу некоторые общеизвестные факты о заболевании: - атопический дерматит может наследоваться детьми (в 75% всех случаев заболевания); - кожа пациентов, обычно, становится сверхчувствительной и реагирует на большое количество внешних раздражителей; - заболевание сопровождается нестерпимым зудом, который практически невозможно контролировать; - расчесы кожи вызывают уплотнения и в результате приводят к бактериальным осложнениям; - лечение атопического дерматита направлено на регидратацию и увлажнение кожи; - обязательно требуется включать в терапию антигистаминные препараты, которые помогают бороться с зудом; - обычно к заболеванию присоединяются вторичные инфекции, которые требуют проведение местной или комплексной антибиотикотерапии. Что такое атопический дерматит?Атопический дерматит является достаточно распространенным аллергическим заболеванием, которое затрагивает не менее 10% населения земного шара. Болезнь представляет собой особый тип аллергической гиперчувствительности. Заболевание наследуется. Предрасположенность к заболеванию имеется у людей, страдающих бронхиальной астмой и сенной лихорадкой. Термин "атопический" в дословном переводе с греческого означает "странный". Термин "дерматит" означает "воспаление". Хотя атопический дерматит может возникнуть в любом возрасте, особенно часто им заболевают дети грудного и раннего детского возраста (до 3-5 лет). Болезнь носит рецидивирующий характер, обострения могут сменяться многомесячными ремиссиями, но потом вновь наступает обострение заболевания. В чем разница между атопическим дерматитом и экземой? Как часто встречается атопический дерматит?Атопический дерматит очень распространен и, более того, количество людей, страдающих этим заболеванием, ежегодно увеличивается. Болезнь одинаково часто встречается у мужчин и женщин. На атопический дерматит приходится около 20% всех визитов к дерматологам. Заболевание практически всегда начинается в младенческом и раннем детском возрасте, с возрастом заболеваемость дерматитом значительно уменьшается. Ученые подсчитали, что у 65% пациентов первые симптомы болезни появились на первом году жизни. В США болезнь зафиксирована более чем у 15 миллионов человек, в России - не менее чем у 8 миллионов человек. Причины, вызывающие заболеванияПричины, вызывающие дерматит, в настоящее время неизвестны, однако существует гипотеза, что заболевание развивается благодаря генетическим (наследственным) нарушениям и неблагоприятным факторам окружающей среды. Статистика показывает, что эта форма дерматита тесно связана с бронхиальной астмой и сенной лихорадкой (сезонной аллергией). У многих детей атипический дерматит через несколько лет трансформируется в астму или сенную лихорадку, хотя хочу отметить, что совсем необязательно одна болезнь вызывает другу. На развития заболевания могут влиять различные аллергены, в том числе и пищевая аллергия. Кроме этого, обострение болезни может быть спровоцировано стрессовой ситуацией и сильными эмоциональными душевными переживаниями. Атопический дерматит, безусловно не заразен, и не может передаваться от человека к человеку. Симптомы и признаки атопического дерматитаНесмотря на то, что симптомы болезни индивидуальны для каждого больного, есть и общие внешние проявления. Назову наиболее характерные из них: - сухая кожа; - кожный зуд; - воспаление кожи; - трещины за ушами; - кожные складки в местах локализации болезни (руки, задняя часть коленного сустава, запястья, локтевые суставы). Локализация атопического дерматита у детейКожный зуд осложняет течение заболевания, потому что ребенок не в силах удержаться и обязательно расчесывает пораженные участки кожи. В местах расчесов начинаются инфекционные и бактериальные воспалительные процессы, которые в свою очередь еще сильнее увеличивают зуд и болевые ощущения. Особенно сильно зуд обостряется вечером и ночью. При локализации болезни на коже лица, появляется раздражение вокруг глаз, век, бровей и ресниц. Особенно часто у детей атопический дерматит локализуется на щеках и за ушами. Этапы развития заболеванияУ каждого ребенка, с точки возникновения и тяжести симптомов, заболевание развивается по-своему. Приведу наиболее распространенные варианты развития болезни. В младенческом возрасте атопический дерматит обычно начинается от 6 до 12 недельного возраста. Вначале появляется сыпь вокруг щек и подбородка, которая в дальнейшем прогрессирует до постоянного воспаления кожи. Как только младенец становится более подвижным и начинает ползать, появляются поражения кожи на локтях и коленках. Больной ребенок становится беспокойным и раздражительным из-за зуда и дискомфорта. У многих детей болезнь проходит к 18 месяцам, однако в будущем для них увеличивается риск рецидива заболевания. В детском возрасте сыпь и раздражение чаще всего локализуется с внутренней стороны коленных и локтевых суставов, на шее, запястьях, лодыжках. При постоянном расчесывании кожа становится твердой и чешуйчатой. Вокруг губ часто отмечается воспаление (хейлит). Тяжелые формы атопического дерматита могут вызвать задержку роста ребенка. Заболевание может перейти в состояние глубокой ремиссии после полового созревания детей. ДиагностикаАтопический дерматит, как правило, диагностируется во время визуального осмотра пациента. Также анализируется возможный сопутствующий семейный анамнез. При необходимости проводится биопсия пораженных участков кожи, однако биопсия редко помогает в постановке диагноза. Проводится анализ крови (у пациентов с тяжелыми формами заболевания может быть повышенное количество лейкоцитов в крови). Несмотря на то, что кожный зуд является характерным симптомом атопического дерматита, он также может присутствовать при других заболеваниях. Поэтому дифференциальная диагностика должна проводится крайне тщательно! Какие факторы могут усугубить течение атопического дерматита?Усилить симптоматику заболевания может довольно большое количество факторов. Перечислю самые характерные: - сухость кожи; - низкая влажность воздуха; - отрицательная температура воздуха на улице; - ношение вещей из шерсти, которые контактируют с пораженными участками кожи. Также приведу основные раздражители кожи: - шерсть или синтетическая ткань; - мыло и моющие средства; - парфюмерия и косметика; - минеральные масла и растворители; - пыль и песок; - сигаретный дым; - шерсть и перхоть животных; - пыльца. ЛечениеОбщие рекомендации. Для продуктивного лечения необходимо установить партнерские отношения с больным ребенком и членами его семьи. Врач предлагает наиболее подходящую схему лечения, учитывая возраст пациента, тяжесть симптомов и общее состояние здоровья. Члены семьи должны помогать в лечении болезни и контролировать строгое выполнение всех рекомендаций лечащего врача. Очень важно постоянно увлажнять кожу кремами, особенно после приема водных процедур. Желательно строгое соблюдение диеты. В терапии доктор должен преследовать три основные цели: исцеление кожи больного ребенка, его общее оздоровление и профилактика рецидивов болезни. Уход за кожей является ключевым фактором в терапии. Нельзя допускать перегрева или переохлаждения пораженных участков. В связи с этим родители должны обеспечить при купании ребенка наиболее комфортную температуру. После приема водных процедур нельзя растирать ребенка полотенцем, так как это может привести к дополнительному травмированию. Еще одной важной стороной терапии является предотвращение повторных инфекций кожи. Конечно, практически невозможно свести риск инфицирования к минимуму, однако его необходимо минимизировать. Лекарственная терапия. Если заболевание протекает в тяжелой форме или наблюдаются его рецидивы, возможно применение лекарственных препаратов. Для этой цели используются кортикостероидные мази и крема. Побочные эффекты от длительного применения кортикостероидов достаточно неприятны (истончение и сухость кожи, подавление роста и т.д.), однако в некоторых случаях включение в терапию этих препаратов необходимо. Дополнительно могут назначаться антибиотики (для борьбы с инфекционными воспалительными процессами пораженной кожи). Хороший эффект наблюдается при светолечении. Ультрафиолетовые процедуры оказывают хороший эффект у некоторой части пациентов. Если вышеперечисленные методы лечения малоэффективны, врач может назначить препараты с высоким содержанием системных кортикостероидов (например, преднизолон). Советы родителям по взаимодействию с врачом: - предоставьте полную информацию по истории болезни вашего ребенка; - составьте список ваших вопросов к врачу заранее; - не бойтесь высказывать свою точку зрения (например, о причинах заболевания); - уточните все этапы лечения; - при необходимости (если возникли сомнения насчет профессионального уровня лечащего врача) пройдите дополнительное обследование у другого специалиста; - не стесняйтесь обсуждать деликатные вопросы; - обсуждайте с врачом любые изменения в терапии, прежде чем принимать их. | |
|
|
| |
| Всего комментариев: 0 | |